Según la OMS, el número de bebés y niños pequeños con sobrepeso u obesidad de cinco años o menos aumentó de 32 millones a nivel mundial en 1990 a 41 millones en 2016
La obesidad en los más jóvenes se ha convertido en un importante problema de salud pública, especialmente en algunos países, como EE.UU. donde porcentaje de niños y adolescentes afectados por la obesidad se ha más que triplicado desde la década de 1970, según los Centros para el Control y la Prevención de Enfermedades. En el mundo, según datos de la Organización Mundial de la Salud (OMS), el número de bebés y niños pequeños con sobrepeso u obesidad de cinco años o menos aumentó de 32 millones a nivel mundial en 1990 a 41 millones en 2016.
Y si bien la obesidad se asocia principalmente con el aumento de peso, la evidencia reciente sugiere que la enfermedad desencadena inflamación en el sistema nervioso que podría dañar regiones importantes del cerebro. Según un estudio presentado durante la reunión anual de la Sociedad Radiológica de América del Norte, los investigadores que han empleado técnicas de resonancia magnética para identificar signos de daño que pueden estar relacionados con la inflamación en el cerebro de adolescentes obesos.
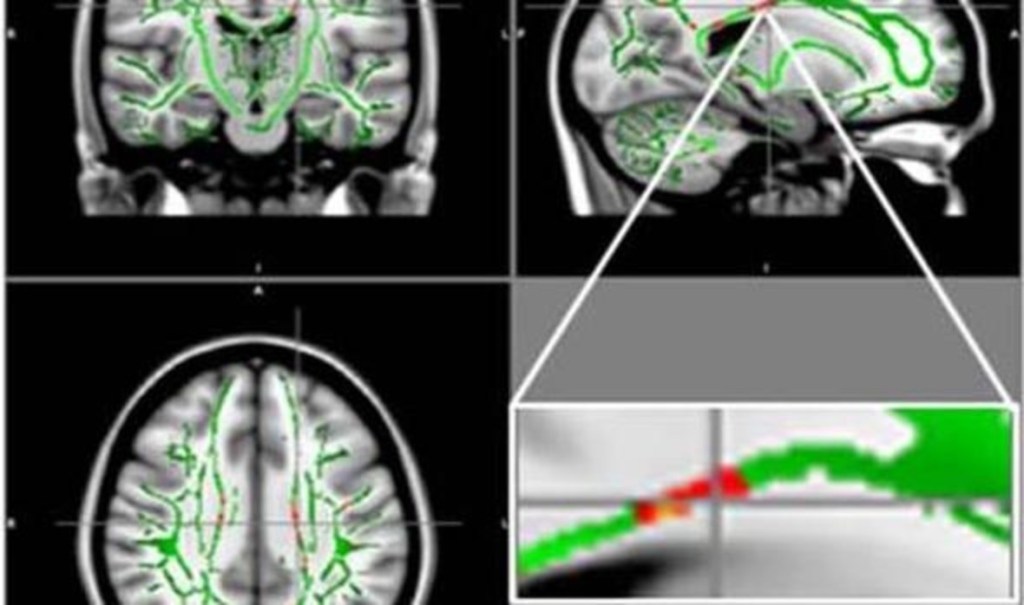
En concreto, los científicos de la Universidad de São Paulo (Brasil) han utilizado una técnica denominada la imagen de tensor de difusión (DTI), que rastrea la difusión del agua a lo largo de los tractos de materia blanca portadora de señales del cerebro.
Para el nuevo estudio, los investigadores compararon los resultados de DTI en 59 adolescentes obesos y 61 adolescentes sanos, de 12 a 16 años. El parámetro que han empelado, llamado anisotropía fraccionada (FA), se correlaciona con la condición de la sustancia blanca del cerebro. Una reducción en FA es indicativa de un daño creciente en la sustancia blanca.
Los resultados mostraron una reducción de los valores de FA en los adolescentes obesos en regiones ubicadas en el cuerpo calloso, un paquete de fibras nerviosas que conecta los hemisferios izquierdo y derecho del cerebro. La disminución de FA también se encontró en la circunvolución orbitofrontal media, una región del cerebro relacionada con el control emocional y el circuito de recompensa. Ninguna de las regiones del cerebro en pacientes obesos había aumentado la FA.
«Hemos visto cambios cerebrales en adolescentes obesos relacionados con regiones importantes responsables del control del apetito, las emociones y las funciones cognitivas», afirma la coautora del estudio Pamela Bertolazzi.
Este patrón de daño se correlacionó con algunos marcadores inflamatorios como la leptina, una hormona producida por las células grasas que ayuda a regular los niveles de energía y las reservas de grasa. En algunas personas obesas, el cerebro no responde a la leptina, lo que hace que sigan comiendo a pesar de las reservas de grasa adecuadas o excesivas. Esta situación, conocida como resistencia a la leptina, hace que las células grasas produzcan aún más leptina.
El empeoramiento de la sustancia blanca también se asoció con los niveles de insulina, una hormona producida en el páncreas que ayuda a regular los niveles de azúcar en la sangre. Las personas obesas a menudo sufren de resistencia a la insulina, un estado en el que el cuerpo es resistente a los efectos de la hormona.
«Nuestros datos mostraron una correlación positiva entre los cambios cerebrales y las hormonas como la leptina y la insulina -señala Bertolazzi-. Además, encontramos una asociación positiva con marcadores inflamatorios, lo que nos lleva a creer en un proceso de neuroinflamación además de la resistencia a la insulina y la leptina».
«En el futuro, nos gustaría repetir la resonancia magnética cerebral en estos adolescentes después del tratamiento dirigido a la pérdida de peso para evaluar si los cambios cerebrales son reversibles o no», concluye.















Debe estar conectado para enviar un comentario.