Las personas con problemas de sobrepeso que se quedan sin empleo o inactivas por alguna lesión durante más de seis meses tienen más probabilidades de alcanzar niveles de obesidad, alertan desde el IMEO
Las personas con problemas de sobrepeso que se quedan inactivas por desempleo o alguna lesión por más de seis meses, tienen más probabilidades de engordar, alertan los expertos del Instituto Médico Europeo de la Obesidad (IMEO). En concreto, pueden aumentar entre 10 y 15 kilos, que se añadirán a su exceso de peso, alcanzando así niveles de obesidad, según han observado en los últimos dos años en consulta desde el comienzo de la pandemia por COVID-19. Añaden que la incertidumbre laboral puede convertirse en importante fuente de ansiedad y estrés o, incluso, desencadenar depresión. Son factores que, asociados a una ingesta alimentaria excesiva y actividad física insuficiente, propician el aumento de peso corporal.
“Las personas con sobrepeso y obesidad tienen más probabilidad de sufrir problemas de salud y trastornos psicológicos y a menudo sufren una discriminación silenciosa, ya que no sólo pueden ser descartados en una entrevista de trabajo por su aspecto físico, sino también corren el riesgo de ser despedidos por un mayor absentismo laboral”, señala Rubén Bravo, portavoz del Instituto.
“Es la mayoría de los casos de pacientes con obesidad, tenemos que recurrir a la cirugía para obtener resultados a largo plazo, y acompañar esta intervención con un tratamiento multidisciplinar que incluye apoyo nutricional y psicológico, logrando de este modo cambios importantes no sólo en la vida personal de la persona, debido al aumento de su autoestima, sino también en sus expectativas profesionales”, anota Bravo.
Desde el IMEO encuentran preocupante que la obesidad es señalada como una de las causas de absentismo laboral. Un estudio[1], realizado entre 174.000 empleados, dio la voz de alarma que los trabajadores con sobrepeso y obesos son más propensos a tomar una baja laboral por causas no relacionadas con el trabajo, independientemente si son metabólicamente sanos o no. En concreto, señalaba que los empleados con exceso de peso metabólicamente sanos tenían un 37% más de posibilidades de sufrir una baja laboral que los que tenían un peso normal; mientras que aquellos con diabetes, hipertensión o problemas de colesterol eran un 71% más propensos a sufrir una baja que los trabajadores no obesos.
Otra investigación ha sacado a la luz que las poblaciones con mayor número de personas con sobrepeso y obesidad en Inglaterra tienen tasas más bajas de productividad, señalando la obesidad como “una bomba de relojería económica y de salud”. En España, según datos del Ministerio de Sanidad, las Comunidades autónomas con mayores índices de obesidad son Andalucía, Murcia y Asturias. Curiosamente, la primera encabeza el ranking del desempleo para el pasado mes de enero con 21.048 nuevos parados[2].
Cabe recordar que la obesidad severa, junto con algunos tipos de cáncer y males de corazón, está entre las enfermedades que podrían ser vistas como causa de incapacidad permanente[3], sobre todo si afecta las facultades del trabajador relacionadas con el desempeño de sus funciones. Además, a niveles más altos de obesidad, mayor probabilidad existe para desarrollar problemas metabólicos y psicológicos asociados, así como algunas comorbilidades. Entre ellas, diabetes, colesterol, hipertensión, problema de movilidad, depresión, ansiedad, peor calidad de sueño, tendencia de dolores y problemas articulares o musculares. Algunos estudios recogidos en diferentes metaanálisis incluso establecen que la obesidad aumenta más de un 50% el riesgo de padecer depresión, pudiendo ésta última también ser causa de sobrepeso.
Para ilustrar el estigma social y el miedo a convertirse en obeso se ha acuñado hasta un término, la gordofobia. Y no es para mucho menos, ya que en nuestro país una de cada seis personas adultas tiene problemas de obesidad, siendo mayor la incidencia[4] en las edades comprendidas entre 18 y 24 años y a partir de los 50, considerados períodos críticos a la hora de conseguir empleo. “Por lo tanto, no estamos ante casos aislados, sino ante un problema de salud pública que no puede seguir siendo marginado e infravalorado, ya que el pronóstico para 2030 es aún peor: según la OMS en España la enfermedad alcanzará niveles de pandemia”, recalca Bravo, reiterando la necesidad de más ayudas para su diagnóstico y tratamiento.
[1] Presentado en el congreso de la Sociedad Europea de Cardiología en 2017.
[2] Según las personas inscritas en las Oficinas del Servicio Público de Empleo Estatal (SEPE).
[3] Según un informe de la Seguridad Social de España.




:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/7LILOJ6675BHDKGYYHDVEFPLWI.jpg%20420w) La coautora del estudio, la doctora Emilie Combet, dijo: “Las personas con COVID prolongado tienen sobrepeso u obesidad en un grado similar al del resto de la población, lo que puede empeorar sus síntomas”
La coautora del estudio, la doctora Emilie Combet, dijo: “Las personas con COVID prolongado tienen sobrepeso u obesidad en un grado similar al del resto de la población, lo que puede empeorar sus síntomas”:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/MJDAAY2OMFBZ5BFFYHGLUE3RZM.jpg%20420w) Datos de la aplicación COVID Symptom Study, del King’s College London y la compañía de salud Zoe, sugieren que una de cada diez personas aún puede tener síntomas después de tres semanas, y algunas pueden sufrir durante meses
Datos de la aplicación COVID Symptom Study, del King’s College London y la compañía de salud Zoe, sugieren que una de cada diez personas aún puede tener síntomas después de tres semanas, y algunas pueden sufrir durante meses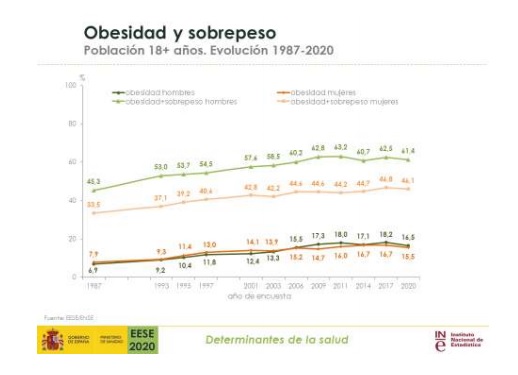
 PIDJOEGETTY IMAGES
PIDJOEGETTY IMAGES





Debe estar conectado para enviar un comentario.