- Es el principal factor de mal pronóstico en la infección por Covid-19
- Además, solo el 50,9% de las personas afirma saber esta realidad
- Es una enfermedad inductora de un estado favorecedor de trombosis

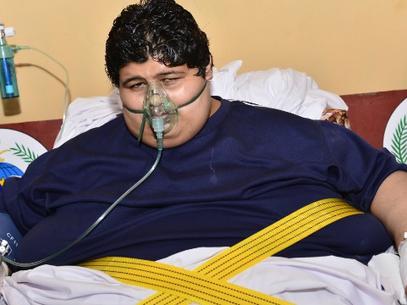
Un estudio realizado por la Sociedad Española de Obesidad (SEEDO) revela que esta afección es un factor de riesgo para sufrir una hospitalización por Covid-19. «El 80% de lo pacientes que tuvieron formas graves de la infección por Covid-19, que precisaron intubación, ventilación mecánica en la UVI y/o fallecieron eran obesos», explica la doctora Monereo, Jefe de Servicio de Endocrinología y Nutrición del Hospital General Universitario Gregorio Marañón.
La también secretaria de la organización subraya que la «obesidad es el principal factor de mal pronóstico en la infección por Covid-19». Además, el estudio llevado a cabo por la SEEDO ha evaluado el conocimiento de la población sobre el peor pronóstico que tienen las personas obesas con Covid-19. Como informa el doctor Albert Lecube, «solo el 50,9% de las personas encuestadas afirma saber o haber escuchado que el exceso de peso puede ser un factor de mal pronóstico si desarrolla la Covid-19».
Este desconocimiento, además, asciende hasta el 67,3% de los encuestados más jóvenes (entre 18 y 24 años), se sitúa en el 70,7% de las personas que han ganado más de 3 kg durante el confinamiento y alcanza su máximo en el 80,5% de las personas sin ingresos. Por todo ello, afirma el presidente de SEEDO, «el riesgo que supone el exceso de peso en la Covid-19 debe ser difundido como medida preventiva que ayude a combatir la ganancia ponderal en nuestra sociedad».
Por qué la obesidad es un factor de riesgo de sufrir Covid-19 grave
La conclusión del trabajo de SEEDO va en sintonía con otros trabajos. Así, las conclusiones de un artículo de revisión publicado por especialistas de la Clínica Universidad de Navarra en la revista científica European Journal of Internal Medicine revela tambiénque los pacientes con obesidad presentan un mayor riesgo de contraer una covid-19 más grave y con ella crece también el riesgo de mortalidad.
En este estudio de casos reales los autores concluyeron que, a los pocos meses de iniciarse la pandemia, «ya existía evidencia sobrada del mayor riesgo que tienen los pacientes con obesidad de desarrollar una Covid-19 grave, así como de morir como consecuencia de la infección».
En cuanto a los cinco aspectos fundamentales implicados en la obesidad, se ha revisado la obesidad como enfermedad inductora de un estado favorecedor de trombosis, teniendo en cuenta que «los fenómenos pro trombóticos son una fuente importante de complicaciones en la covid», advierte el especialista. Además, la obesidad provoca un estado pro inflamatorio y una alteración hormonal, cuyo efecto final también induce inflamación.
Y al respecto apunta que los pacientes con covid-19 mueren, «no por el virus en sí mismo, sino por la alteración de la respuesta inmune que causa una respuesta hiperinflamatoria» que es, a su vez, responsable de la insuficiencia respiratoria que padecen los pacientes con covid grave, y «en un paciente con obesidad, con un estado inflamatorio ya existente, esa alteración inflamatoria de la covid es más fácil que se produzca».
La obesidad no fue una afección que priorizase en el plan de vacunación
Estas evidencias llevaron a la SEEDO y otras organizaciones a pedir que los pacientes obsesos fueran incluidos en el grupo de personas con enfermedades de riesgo, con el objetivo de que se priorizasen en la estrategia de vacunación. Sin embargo, nunca formaron parte de la lista, que se conforma de las siguientes afecciones.
1. Trasplante de progenitores hematopoyéticos (alo y autotrasplante) en los últimos 2 años, o más de 50 años y/o menos del 80% de índice Karnofsky, independientemente del tiempo desde el trasplante. Unos 20.000 pacientes
2. Trasplante de órgano sólido (pulmonar, renal, pancreáticos, cardíaco, hepático, intestina) y en lista de espera para trasplante de órgano sólido. Unos 60.000 pacientes.
3. Tratamiento sustitutivo renal (hemodiálisis y diálisis peritoneal). 28.736 pacientes
4. Enfermedad oncohematológica en los últimos 5 años o no controlada y/o neutropenia severa (menos de 500 neutrófilos/mm3) independientemente del tiempo desde el diagnóstico. Unos 64.000 pacientes
5. Cáncer de órgano sólido: incluye los cánceres sólidos en tratamiento con quimioterapia citotóxica, de órgano sólido metastásico, pacientes que reciben radioterapia por tumores de localización torácica con riesgo de neumonitis (tumor esófago, radioterapia sobre metástasis pulmonares, etc). Unos 170.000 pacientes
6. Inmunodeficiencias primarias: todas excluyendo el déficit de IgA y el defecto de formación de anticuerpos. Unos 3.000 pacientes
7. Infección con VIH y con menos200 cel/ml (analítica de los últimos 6 meses). Unos 10.600 personas
8. Síndrome de Down con 40 o más años de edad (nacidos en 1981 o antes). Unos 10.000 personas









Debe estar conectado para enviar un comentario.