Los anuncios de alimentos insanos dirigidos a niños tienen los días contados en España, pero no por ello va a disminuir la obesidad infantil, avisan desde IMEO y claman por más consciencia social sobre la importancia de una educación nutricional adecuada

· Nueve de cada diez anuncios dirigidos a niños son de productos no saludables, avisan de la OCU.
· El 23,3% de la población infantil en España tiene sobrepeso y un 17,7%, obesidad[1].
· Se estima que las restricciones televisivas y digitales adoptadas en Reino Unido podrían reducir la ingesta calórica de los niños con 7.200 millones al año, evitando 20.000 nuevos casos de obesidad infantil en los próximos años[2].
Se espera que la medida impulsada por el Ministerio de Consumo de España para frenar el aumento del sobrepeso y la obesidad infantil entre en vigor a partir de enero del 2022. Según esta nueva normativa habrá cinco grupos de alimentos que no van a poder publicitarse para menores de edad, independientemente cuál es su composición nutricional, entre ellos, productos de confitería de chocolate y azúcar, barritas energéticas, dulces, postres, productos de pastelería, galletas, zumos, bebidas energéticas y helados. El resto de productos alimentarios tendrán que pasar una criba y, si su aporte de calorías o su concentración de grasas totales y saturadas, azúcares totales y añadidos o sal superan los considerados como adecuados por la OMS, tampoco podrán ser objeto de publicidad infantil.
“Aplaudimos la medida, porque supone un paso adelante en la lucha contra la obesidad infantil, pero queremos dejar claro que con la limitación de los anuncios publicitarios el problema no desaparecerá “por arte de magia”; hace falta más consciencia social sobre la necesidad de educación nutricional que se debe fomentar tanto desde casa, como en los colegios para avanzar en la materia y garantizar el desarrollo físico de nuestros menores en un entorno saludable”, señala Rubén Bravo, portavoz del Instituto Médico Europeo de la Obesidad (IMEO). Comprendemos que esta nueva normativa afecta a muchos fabricantes del sector de la alimentación, pero también creemos que a la larga les impulsará a implementar medidas de auto regulación aún más restrictivas que la propia norma por el bien del consumidor, añade. Queda mucho por hacer como, por ejemplo, mejorar el etiquetado nutricional haciéndolo más visible (en ocasiones la letra es tan pequeña que cuesta leerlo), más comprensible y estándar; seguir trabajando para desarrollar más variedad de productos saludables, listos para el consumo y rápidos de cocinar, ya que éste es uno de los argumentos más empleados en la actualidad a la hora de explicar por qué hay tanta gente que no lleva una alimentación sana.
“A pesar de que esta normativa suscita polémica por ser mucho más restrictiva y limitante que la anterior (el código PAOS vigente desde el 2005 hasta ahora), aún se pueden hacer mejoras, extendiendo la limitación a los productos con elevadas concentraciones de cafeína o edulcorantes, ya que su consumo excesivo o frecuente puede provocar problemas de ansiedad, hiperactividad, dificultad para conciliar el sueño y una mayor apetencia de comer dulce”, argumenta la nutricionista clínica Carmen Escalada.
Otras medidas que se puedan adoptar para reducir el sobrepeso y la obesidad en niños y adolescentes
Además de limitar la publicidad infantil de comida malsana, desde IMEO recomiendan fomentar la educación nutricional en todos los ámbitos con la incorporación de personal calificado en los colegios y en los centros deportivos y sanitarios. Para que los niños y adolescentes coman bien es esencial que tengan acceso a alimentos sanos; por ello es importante restringir la disponibilidad de los productos comestibles insanos y a los ultraprocesados que se cuelan en los menús escolares y están muy presentes en las máquinas de vending o en lugares de ocio, como cines y boleras.
Según el último informe Aladino, uno de cada cuatro menores dedica más de 3 horas al día a actividades sedentarias, como pantallas o lecturas. Por ello, es importante combatir el sedentarismo y favorecer la práctica de ejercicio físico de los niños y adolescentes, “ya sea aumentando las horas de educación física, la oferta de actividades deportivas o potenciando el ocio activo”.
En cuanto a los horarios en los que será restringida la publicidad[3], “la franja tarde – noche es especialmente crítica, ya que es cuando se suele manifestar el hambre emocional y la ansiedad”, señala Escalada, porque hemos vuelto en casa y tenemos acceso rápido y libre a la comida. Si en este momento, cuando tenemos más exposición a la televisión, el internet y las redes sociales, recibimos estímulos audiovisuales en forma de anuncios o publicidad de comida malsana, estaríamos ante un “coctel perfecto” de malos hábitos, añade. En consecuencia, aumentará el deseo de consumir alimentos ricos en grasas, azúcares y/o sal, debido a que son altamente palatables, de sabores muy intensos que terminan creando adicción, porque su ingesta genera placer.
El panorama a nivel global
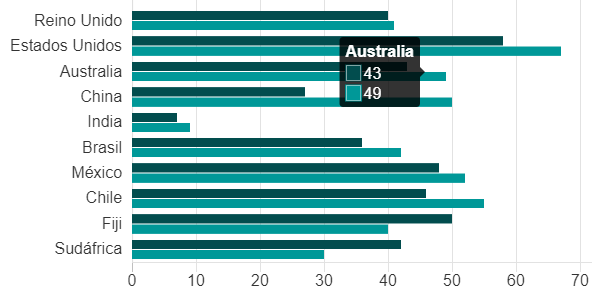
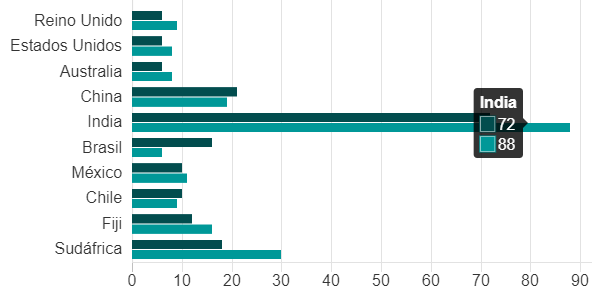
Actualmente, en España en torno al 23,3% de niños y adolescentes tiene sobrepeso y hasta un 17,7%, obesidad. Si esto ya de por si no fuera preocupante, empeora más aún si se tiene en cuenta que en algunas franjas de edad, como los menores de 9 años de edad, las cifras de sobrepeso alcanzan un 40%. Si nos comparamos con otros países europeos, estamos a la cabeza junto con Italia, Grecia y Portugal en número de casos, mientras que Irlanda, Noruega o Dinamarca tienen tasas muy inferiores y se sitúan a la cola.
Como medida para intentar a revertir la situación, en el Reino Unido se ha hecho obligatorio que los restaurantes muestren el aporte calórico de todos sus menús y se ha prohibido la publicidad de productos ultraprocesados a partir de las 21 horas de la noche. Además, se estima que las restricciones televisivas y digitales adoptadas en el país galo podrían reducir la ingesta calórica de los niños con 7.200 millones al año, evitando que se produzcan 20.000 nuevos casos de obesidad infantil en los próximos años.
En Francia se han aumentado los impuestos a las bebidas azucaradas y en Finlandia han ido más allá, incrementando los impuestos a todos los refrescos, incluidos los light y zero.
En los países nórdicos se ha hecho un esfuerzo para favorecer la educación nutricional, incorporando especialistas en nutrición en colegios y centros sanitarios, donde se imparten cursos tanto a los menores, como a sus padres, y se promueve una vida más activa entre los escolares.
El impacto psicológico de los anuncios de comida malsana en menores

Los spots publicitarios pueden influir en la percepción que los menores sobre el consumo de ciertos alimentos, condicionando sus preferencias y hasta su concepción de lo que sería una comida habitual. “La población joven es un público especialmente vulnerable a la publicidad, carece de un sentido crítico desarrollado, está muy expuesto a la televisión y a los contenidos digitales y no es consciente del potencial impacto en su salud del consumo habitual de determinado tipo de productos de perfil poco saludable”, sostiene María González, psicóloga del IMEO experta en trastornos alimenticios.
Los niños en edad escolar son muy sensibles a los estímulos externos como parte de su continuo proceso de aprendizaje. Captan, observan y memorizan como esponjas cualquier información que les rodea sin filtros que permitan discriminarla. Rápidamente se quedan con la copla de la canción de una publicidad audiovisual que recrea “un mundo hecho para niños” con meriendas “divertidas”, como chocolatinas, bizcochitos, galletas o snaks y podría suponer la normalización de alimentos no saludables, así como su vinculación directa hacia aquellos elementos que aparezcan en el spot.
Para el público adolescente, que sí tiene una mayor conciencia de aquello a lo que se expone, la búsqueda de iguales y referentes con los que sentirse identificados, característica de esta etapa, también implica cierta vulnerabilidad.
“De este modo, spots publicitarios que presenten comida no saludable y la vinculen a emociones agradables (diversión, placer, disfrute, alegría, libertad) o a personajes de referencia social, pueden crear un vínculo emocional con determinados alimentos, ricos en grasas y azúcares, lo que en un futuro puede derivar en conductas de alimentación emocional y hay más probabilidad de que este tipo de comida se convierta un recurso habitual de regulación emocional”, explica María González.
De cara a los padres el principal consejo sería educar en positivo, predicando con ejemplo; es más eficaz que el castigo o la prohibición de la comida no saludable. Los propios hábitos y lo que se consume tanto en casa como en las celebraciones familiares ayudará a promover una rutina sana en el día a día de los hijos y que ellos lo consideren “su normalidad” para así limitar las ocasiones en las que pueden consumir este tipo de alimentos.
Asimismo, se puede trabajar para reforzar los beneficios de la comida sana desde un punto de vista lúdico y motivador, que los platos sean sabrosos y los niños estén implicados en su elaboración, experimentando el lado divertido de la cocina. Educando el paladar de nuestros hijos y asociando la comida sana a sensaciones y experiencias positivas, habrá menos cabida a la búsqueda de alimentos “insanos”.
Aun así, hay que tener en cuenta que no se pueden controlar todas las variables e inevitablemente se verán expuestos a estos alimentos en diferentes contextos sociales. Por ello es fundamental fomentar el pensamiento crítico desde edad temprana para que el propio niño o adolescente pueda elegir si realmente lo desea, conociendo las alternativas de otros alimentos más sanos.
[1] Según el último estudio Aladino del 2019.
[2] Según datos publicados en Mirror.
[3] La regulación afectará a los anuncios en calanes infantiles de televisión y radio durante todo el día, el tiempo de antes y después de los espacios dirigidos a menores de 16 años y los horarios de protección reforzada, de 17 a 20h en días laborables y de 7.30 a 12h festivos y fin de semana.


:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EMMECB6UVNAO7IYRWS5U3K7GXM.jpg) La campaña “Con mejor salud”, lanzada por las autoridades sanitarias británicas, “instará a las personas a adoptar un estilo de vida más sano y a perder peso si lo necesitan” (Shutterstock.com)
La campaña “Con mejor salud”, lanzada por las autoridades sanitarias británicas, “instará a las personas a adoptar un estilo de vida más sano y a perder peso si lo necesitan” (Shutterstock.com):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YMUKFTGGC674JQJHFGWVC4PHNM.jpg) “Perder peso es difícil, pero con algunos pequeños cambios, todos podemos sentirnos más delgados y con mejor salud”, declaró el primer ministro Boris Johnson REUTERS/Hannah Mckay/File Photo
“Perder peso es difícil, pero con algunos pequeños cambios, todos podemos sentirnos más delgados y con mejor salud”, declaró el primer ministro Boris Johnson REUTERS/Hannah Mckay/File Photo:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/Z6USDU7325JROPRLOYBU3BVKMQ.jpg) El brote de COVID-19 parece ser otro problema de salud exacerbado por la pandemia de obesidad REUTERS/Kevin Coombs
El brote de COVID-19 parece ser otro problema de salud exacerbado por la pandemia de obesidad REUTERS/Kevin Coombs:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/AZCC7F5BWLAB55LZ3RPIG64QE4.jpg) Limitar los anuncios de comida chatarra, detallar las calorías de los menús y montar en bicicleta por prescripción médica son algunas de las medidas del plan del gobierno británico contra el sobrepeso REUTERS/Henry Nicholls
Limitar los anuncios de comida chatarra, detallar las calorías de los menús y montar en bicicleta por prescripción médica son algunas de las medidas del plan del gobierno británico contra el sobrepeso REUTERS/Henry Nicholls:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2CZDWE5EJBHALGRUV6E4HXUQXU.jpg) La obesidad disminuye la función pulmonar a través de una mayor resistencia en las vías respiratorias y una mayor dificultad para expandir los pulmones (Shutterstock.com)
La obesidad disminuye la función pulmonar a través de una mayor resistencia en las vías respiratorias y una mayor dificultad para expandir los pulmones (Shutterstock.com)






Debe estar conectado para enviar un comentario.